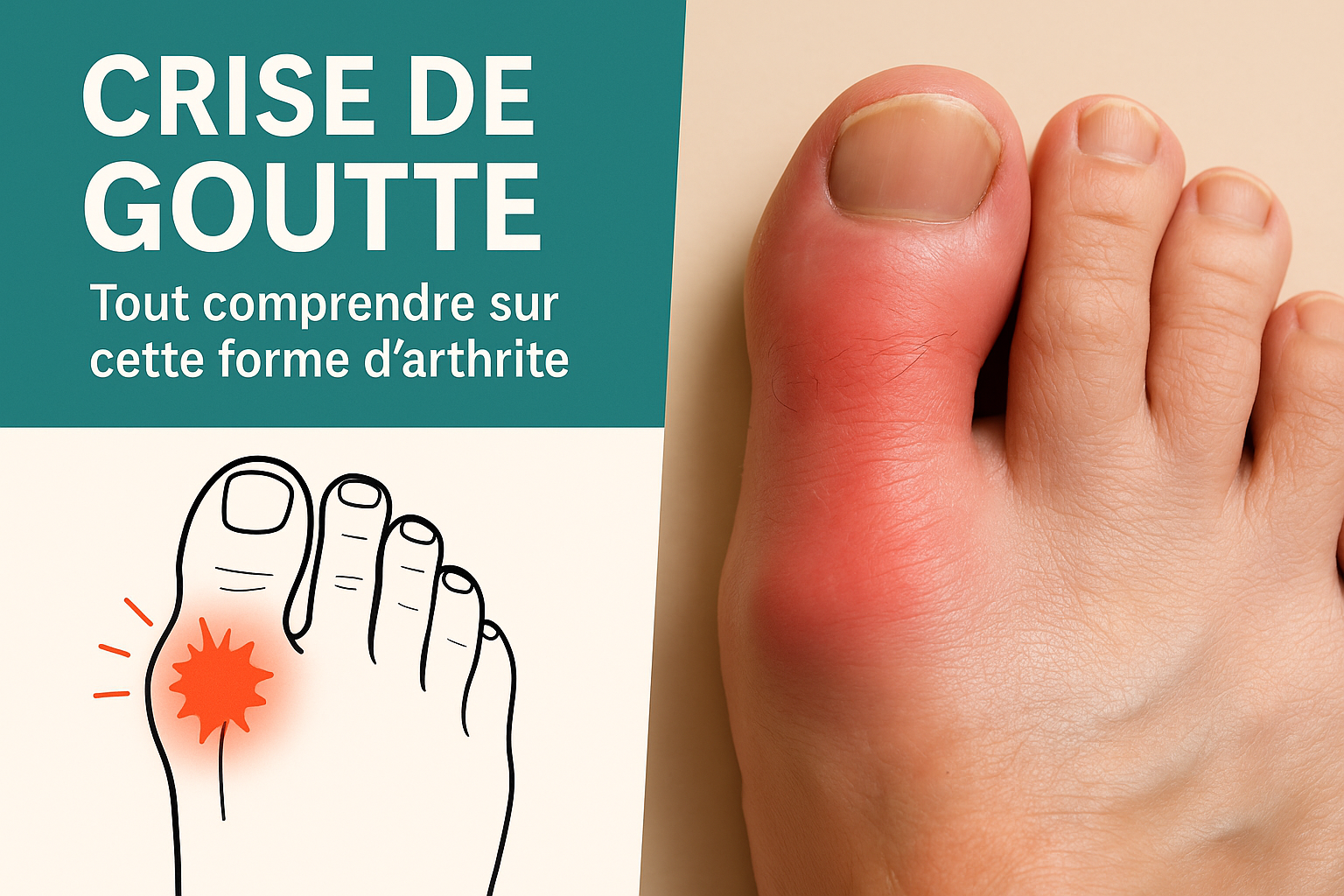
La goutte, souvent perçue comme une maladie d’un autre temps, reste pourtant une réalité bien actuelle. Cette forme d’arthrite inflammatoire, qui touche environ un adulte sur cinquante, est bien plus fréquente qu’on ne le pense. Si vous n’en avez jamais souffert, il est probable que vous connaissiez quelqu’un qui en a fait l’expérience. La goutte, avec ses crises soudaines et douloureuses, est une maladie qui ne passe pas inaperçue.
Longtemps associée à des excès alimentaires et surnommée la « maladie des rois », elle est en réalité bien plus complexe. Elle résulte d’un mélange de facteurs génétiques, métaboliques, alimentaires et médicaux. Dans cet article, nous allons explorer en profondeur ce qu’est la goutte, pourquoi elle survient, comment la prévenir et quels traitements modernes permettent de la gérer efficacement.
1. Qu’est-ce que la Goutte ? Une Maladie au Croisement de Facteurs Multiples
1.1. Définition et Physiopathologie
La goutte est une forme d’arthrite inflammatoire causée par une accumulation d’acide urique dans le sang, appelée hyperuricémie. Lorsque le taux d’acide urique dépasse un certain seuil, des cristaux d’urate monosodique se forment et s’accumulent dans les articulations. Ces cristaux déclenchent une réaction inflammatoire intense, responsable des symptômes caractéristiques : douleur aiguë, rougeur, chaleur et gonflement.
Les crises de goutte surviennent souvent de manière brutale, généralement la nuit, et touchent fréquemment le gros orteil. Cependant, d’autres articulations peuvent être affectées, comme la cheville, le genou ou le coude.
1.2. Quelques Chiffres Clés
- En France, environ 600 000 personnes souffrent de goutte.
- La maladie touche principalement les hommes âgés de 40 à 60 ans, mais elle devient également fréquente chez les femmes après la ménopause, en raison de la baisse des œstrogènes.
- La prévalence de la goutte est en augmentation, notamment en raison de l’augmentation des cas d’obésité et de syndrome métabolique.
2. L’Acide Urique : Un Déchet Qui Peut Devenir Toxique
L’acide urique est un produit de dégradation des purines, des molécules présentes dans nos cellules et dans certains aliments (viandes rouges, abats, fruits de mer). En temps normal, les reins éliminent efficacement cet acide urique. Cependant, plusieurs facteurs peuvent perturber cet équilibre :
- Surproduction d’acide urique : le foie produit trop d’acide urique, souvent en raison d’une alimentation riche en purines.
- Élimination insuffisante : les reins n’éliminent pas correctement l’acide urique, ce qui peut être lié à une insuffisance rénale ou à la prise de certains médicaments (comme les diurétiques).
- Apport alimentaire excessif : une consommation excessive d’aliments riches en purines peut aggraver l’hyperuricémie.
Lorsque l’acide urique s’accumule, il peut se cristalliser dans les articulations, déclenchant une crise de goutte.
3. Pourquoi la Goutte Survient-elle ? Les Facteurs Déclenchants
3.1. Facteurs Génétiques et Métaboliques
La génétique joue un rôle important dans la goutte. Environ 1 % de la population française présente une mutation génétique qui favorise la production excessive d’acide urique ou limite son élimination. De plus, des conditions métaboliques comme l’obésité, le syndrome métabolique, l’hypertension et le diabète augmentent considérablement le risque de développer la goutte.
3.2. Alimentation et Style de Vie
Bien que la goutte ne soit pas uniquement liée à l’alimentation, certains aliments et boissons peuvent déclencher une crise :
- Alcool : La bière (même sans alcool) est particulièrement riche en purines et bloque l’élimination de l’acide urique. Les spiritueux augmentent également le risque.
- Viandes rouges et abats : Ces aliments sont riches en purines, tout comme les fruits de mer et certains poissons gras (sardines, maquereaux).
- Légumes riches en purines : Bien que moins problématiques que les viandes, des légumes comme les champignons, les épinards et les asperges peuvent contribuer à l’hyperuricémie.
3.3. Autres Facteurs Déclenchants
- Médicaments : Certains diurétiques et traitements contre l’hypertension peuvent limiter l’élimination de l’acide urique.
- Changements hormonaux : Chez les femmes, la goutte devient plus fréquente après la ménopause, en raison de la perte de l’effet protecteur des œstrogènes.
4. Symptômes : Comment Reconnaître une Crise de Goutte ?
4.1. Une Douleur Brutale et Intense
La crise de goutte débute souvent la nuit, avec une douleur pulsatile et lancinante qui atteint rapidement un pic d’intensité. Le gros orteil est l’articulation la plus fréquemment touchée : il devient rouge, chaud, gonflé, et tout mouvement devient insupportable.
4.2. D’autres Articulations Concernées
Outre le gros orteil, la goutte peut affecter d’autres articulations, comme la cheville, le genou, le coude ou les doigts. Chaque crise peut toucher une articulation différente, rendant parfois le diagnostic difficile.
4.3. La Goutte Chronique
Sans traitement, les crises de goutte deviennent plus fréquentes et l’inflammation peut devenir permanente. Des tophi(amas de cristaux d’urate sous la peau) peuvent apparaître, entraînant des déformations articulaires et des douleurs chroniques.

5. Quels sont les traitements d’une crise de goutte ?
5.1. Soulager la crise aiguë
Lorsque la crise de goutte survient, l’objectif est double : réduire la douleur et limiter l’inflammation.
Traitements de première intention : ( tous ces traitements sont à prendre sur prescription ou au moins un conseil médical >> automédication à éviter)
- Anti-inflammatoires non stéroïdiens (AINS) : ibuprofène, naproxène
- Colchicine : un traitement spécifique de la goutte, efficace s’il est pris dès les premières heures
- Corticoïdes : en cas de contre-indication aux AINS, par voie orale ou injection intra-articulaire
Important : il ne faut pas débuter de traitement hypouricémiant (ex : allopurinol) pendant une crise, car cela risque d’aggraver l’épisode.
5.2. Prévenir les récidives
Après une ou plusieurs crises, un traitement de fond est recommandé par les médecins pour normaliser le taux d’acide urique.
Principaux médicaments utilisés :
- Allopurinol (Zyloric) : diminue la production d’acide urique
- Fébuxostat (Adenuric) : alternative en cas d’intolérance à l’allopurinol
- Probenecide ou benzbromarone : favorisent l’élimination rénale de l’acide urique
Ces traitements doivent être introduits à distance d’une crise et accompagnés d’un suivi médical régulier, avec dosage de l’uricémie.
Prévenir la Goutte : Les Solutions Naturelles
1. Modifier Son Alimentation
- Limiter les aliments riches en purines : viandes rouges, abats, fruits de mer, poissons gras.
- Privilégier les aliments protecteurs : produits laitiers allégés, fruits et légumes pauvres en purines, céréales complètes.
- Boire suffisamment d’eau : Une hydratation adéquate (1,5 à 2 L par jour) aide les reins à éliminer l’acide urique.
2. Réduire l’Alcool
La bière est particulièrement problématique, mais les spiritueux et le vin doivent également être consommés avec modération.
3. Maintenir un Poids Santé
Perdre 5 à 10 % de son poids corporel peut réduire significativement le taux d’acide urique.
6. Quelles sont les complications possibles de la goutte ?
6.1. Goutte chronique et tophus
Lorsque l’acide urique s’accumule durablement dans l’organisme, il forme des masses appelées tophi, visibles sous la peau (coude, oreille, doigt). Ces dépôts sont durs, souvent indolores, mais peuvent s’infecter ou gêner le mouvement.
Avec le temps, la goutte devient polyarticulaire : plusieurs articulations sont touchées, parfois de façon permanente, avec des douleurs continues.
6.2. Atteinte rénale
L’un des risques majeurs est la formation de calculs rénaux à base d’urate. Cela peut se traduire par des coliques néphrétiques et, à terme, une insuffisance rénale chronique.
6.3. Risques cardiovasculaires accrus
La goutte est associée à un risque majoré :
- d’infarctus du myocarde
- d’accident vasculaire cérébral (AVC)
- de mortalité cardiovasculaire
Selon une méta-analyse publiée en 2022 dans BMJ Open, la goutte augmente de 41 % le risque d’AVC ischémique.
7. Quelle est l’évolution naturelle de la goutte sans traitement ?
Sans prise en charge, la goutte évolue par crises de plus en plus fréquentes, pouvant laisser place à une inflammation chronique permanente.
On estime que :
- Après une première crise non traitée, 60 % des patients auront une nouvelle crise dans les 12 mois
- Après 10 ans, 1 patient sur 2 développe une goutte chronique déformante
D’où l’intérêt d’un diagnostic précoce et d’un traitement au long cours.
Peut-on faire du sport pendant une crise de goutte ?
Pendant la crise aiguë : repos impératif
Non, il n’est pas recommandé de faire du sport durant une crise de goutte active. La raison est simple : l’articulation enflammée est extrêmement douloureuse, souvent rouge, chaude et gonflée. L’exercice physique pendant cette phase peut :
- Aggraver l’inflammation
- Accroître les douleurs
- Allonger la durée de la crise
L’Académie Américaine de Rhumatologie (ACR) et la Société Française de Rhumatologie recommandent le repos articulaire lors d’une crise, avec une éventuelle immobilisation temporaire de l’articulation touchée.
Et en dehors des crises de goutte ?
✅ Oui, l’activité physique est bénéfique en phase intercritique (entre les crises), pour prévenir les récidives. Elle permet notamment de :
- Réduire l’hyperuricémie (en améliorant le métabolisme)
- Favoriser la perte de poids (l’obésité est un facteur aggravant)
- Améliorer la santé cardiovasculaire (la goutte augmente les risques d’AVC et d’infarctus)
Activités physiques recommandées :
- Marche rapide
- Natation
- Vélo d’appartement
- Yoga ou stretching doux
- Renforcement musculaire léger
Il est conseillé de pratiquer 30 minutes d’activité modérée par jour, 5 fois par semaine, tout en respectant une hydratation suffisante.
Activités physiques à éviter chez les patients sujets à la goutte
- Les sports à impact ou traumatiques (jogging intense, sports de combat, football) risquent d’exercer une pression excessive sur les articulations fragilisées.
- Les efforts intenses par pics (sprint, musculation lourde) peuvent générer une production aiguë de lactate, diminuant temporairement l’élimination de l’acide urique.
Conseils pratiques pour concilier sport et goutte
| Conseil | Pourquoi c’est important |
|---|---|
| Boire 2 L d’eau avant/après effort | Pour favoriser l’élimination rénale de l’acide urique |
| Éviter les séances à jeun | Le jeûne favorise l’hyperuricémie |
| Écouter ses douleurs | Ne jamais forcer sur une articulation sensible |
| Adapter le programme | Préférer régularité et douceur à l’intensité |
Conclusion : mieux comprendre la crise de goutte pour mieux vivre avec
La crise de goutte n’est pas une simple douleur articulaire : c’est le signal d’un déséquilibre métabolique profond, potentiellement grave s’il n’est pas corrigé.
Grâce aux avancées médicales, une prise en charge efficace est aujourd’hui possible, alliant traitements médicamenteux et hygiène de vie adaptée. Pour cela, il est essentiel de :
- Surveiller son taux d’acide urique
- Éviter les excès alimentaires et alcooliques
- Boire suffisamment d’eau
- Adapter les traitements si nécessaire
Si vous êtes concerné ou si vous pensez l’être, n’attendez pas pour consulter un professionnel de santé. Une prise en charge précoce fait toute la différence.