
Bursite chez les sportifs : causes, symptômes et traitements
La bursite chez les sportifs stoppe net un cycle d’entraînement, dérègle la technique et multiplie les compensations. Bonne nouvelle : la majorité des cas évoluent favorablement sans chirurgie avec un protocole structuré mêlant repos relatif, éducation, exercices ciblés et reprise progressive. Dans ce guide, vous trouverez des définitions claires, les mécanismes par localisation, les signes d’alarme, des traitements validés scientifiquement, des programmes d’exercices étape par étape, des critères de retour au sport, un tableau comparatif par zone, des check-lists et des erreurs à éviter. Nous renvoyons aussi vers un lien interne utile sur les tendinopathies, souvent associées aux bursites chez les sportifs.
Définition
Les bourses séreuses sont de petits sacs remplis de liquide. Elles réduisent la friction entre tendons, muscles et os. Une bursite correspond à l’inflammation de cette bourse. Elle provoque douleur locale, gonflement, chaleur et gêne mécanique.
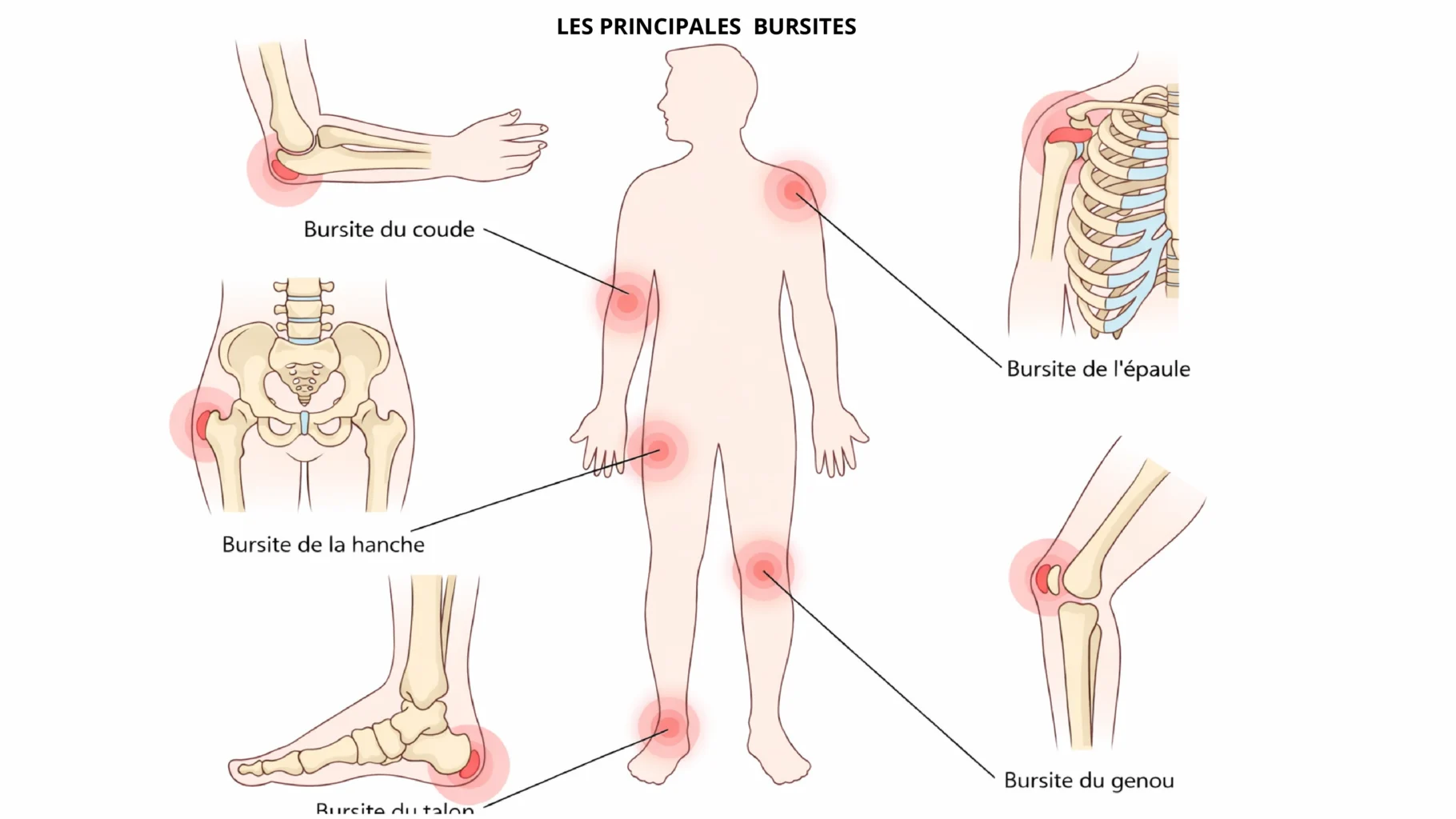
La bursite chez les sportifs survient après microtraumatismes répétés, pressions prolongées ou chocs directs. Les bourses les plus touchées en sport : subacromiale (épaule), trochantérienne (hanche), prépatellaire (genou) et olécrânienne (coude). Les formes superficielles (genou, coude) s’infectent plus volontiers.
Bursite aseptique vs bursite septique
• Aseptique : inflammation non infectieuse. Elle répond au repos relatif, à la protection mécanique, aux antalgiques/AINS si indiqués médicalement, et surtout à la rééducation active.
• Septique : infection de la bourse (souvent prépatellaire ou olécrânienne). La fièvre, l’érythème marqué et la douleur au repos imposent une ponction avec analyse du liquide et une antibiothérapie adaptée, selon des recommandations françaises publiées en 2024.
Quelles sont les causes de la bursite ?
La bursite est une pathologie inflammatoire liée à l’inflammation d’une bourse séreuse, petit coussinet rempli de liquide dont le rôle est de limiter les frottements entre les os, les tendons et les muscles. La cause la plus fréquente de bursite est la surutilisation d’une articulation, en particulier lors de mouvements répétés ou prolongés qui entraînent un frottement continu des tissus. Les micro-traumatismes répétés, souvent observés dans certaines activités sportives ou professionnelles, favorisent l’irritation progressive de la bourse et déclenchent l’inflammation. Un choc direct sur une articulation, comme une chute ou un appui prolongé sur une zone osseuse, constitue également une cause classique de bursite. Cette pathologie inflammatoire peut ainsi apparaître au niveau de l’épaule, du coude, de la hanche ou du genou, surtout lorsque l’activité sportive est intensive ou mal adaptée. Sans adaptation des gestes et sans réduction de la surutilisation, l’inflammation peut persister et évoluer vers une bursite chronique.
Mécanismes lésionnels par localisation (terrain et gestes)
- Genou – bourse prépatellaire : appuis répétés au sol (lutte, plongeons défensifs), surfaces dures, chocs. Risque plus élevé de bursite septique car la bourse est superficielle.
- Coude – bourse olécrânienne : appuis prolongés sur la pointe du coude, chutes, sports de contact. Risque infectieux non négligeable.
- Épaule – bourse subacromiale : gestes au-dessus de la tête (natation, volley, handball, tennis), conflit sous-acromial et surcharge des rotateurs. L’exercice est le pilier du traitement.
- Hanche – zone trochantérienne : course, trail, sports de terrain. Déficit des abducteurs de hanche, contrôle lombo-pelvien insuffisant et progressions de charge mal planifiées. Les essais soutiennent éducation + exercice.
Quels sports sont à risque de bursite ?
La bursite survient plus facilement dans les sports qui imposent des mouvements répétitifs, des appuis prolongés ou des chocs répétés sur une articulation. La course à pied, notamment chez le coureur, expose au risque de bursite de la hanche, du genou ou du talon en raison des impacts répétés au sol et de la surutilisation des structures péri-articulaires. La natation, surtout lorsqu’elle est pratiquée intensivement, peut favoriser certaines bursites de l’épaule liées aux mouvements répétitifs des bras. Le football est également un sport à risque de bursite, du fait des changements brusques d’appui, des contacts et des chocs directs responsables de micro-traumatismes. Plus largement, toute activité physique ou tout sport sollicitant de façon excessive une articulation, avec des gestes répétés ou des frottements prolongés, augmente le risque de blessure et d’inflammation de la bourse séreuse. Une adaptation de la charge, une bonne technique et une récupération suffisante restent essentielles pour limiter l’apparition d’une bursite chez le sportif.
Facteurs de risque modifiables chez l’athlète
- Progression de charge trop rapide, absence de périodisation.
- Technique inadéquate (alignement genou-pied, geste overhead).
- Chaussures usées, surface trop dure, protection d’appui insuffisante.
- Faiblesse des stabilisateurs (abducteurs de hanche, rotateurs/scapulaires), déficit du tronc.
- Récupération insuffisante (sommeil, nutrition) et retour au jeu trop précoce.
- Antécédents de tendinopathie associée augmentant la pression locale sur une bourse.
Quels sont les symptômes de la bursite ?
Les symptômes de la bursite sont liés à une inflammation douloureuse de la bourse séreuse, structure qui facilite normalement le glissement entre les tissus. Le signe le plus fréquent est une douleur localisée, parfois confondue avec une douleur tendineuse, qui apparaît au repos comme lors des mouvements. Cette douleur s’accompagne souvent d’un gonflement visible ou palpable autour de l’articulation, lié à l’augmentation du volume de la bourse séreuse. Une rougeur locale et une sensation de chaleur peuvent être présentes, traduisant l’inflammation. Les symptômes de la bursite incluent également une raideur et une limitation de mouvement, rendant certains gestes du quotidien ou sportifs difficiles. Lorsque l’inflammation persiste, la douleur devient plus marquée à la pression ou lors de l’appui sur la zone atteinte. L’association de douleur, gonflement et limitation fonctionnelle constitue un signe évocateur de bursite et justifie une prise en charge adaptée.
Diagnostic pratique : ce qu’il faut repérer
Quels signes orientent vers une bursite chez les sportifs ?
- Douleur localisée, majorée par la compression ou un geste précis.
- Tuméfaction palpable, chaleur cutanée (surtout bourses superficielles).
- Raideur fonctionnelle, gêne dans l’amplitude terminale.
Quand suspecter une bursite septique ?
Fièvre, frissons, érythème intense, douleur au repos, chaleur locale marquée, plaie/égratignure adjacente. Une ponction avec analyse (cellularité, Gram, culture ± cristaux) s’impose pour confirmer et guider l’antibiothérapie.
Comment soigner une bursite chez les sportifs ?
Soigner une bursite chez le sportif repose sur une prise en charge progressive et bien encadrée afin de soulager la douleur tout en favorisant la guérison. Le traitement débute par une période de repos relatif, indispensable pour réduire l’inflammation sans entraîner de déconditionnement complet. L’objectif est d’éviter temporairement les gestes douloureux tout en maintenant une activité adaptée. Les anti-inflammatoires peuvent être utilisés sur une courte durée pour diminuer l’inflammation et soulager la douleur, sous l’avis d’un professionnel de santé. La kinésithérapie joue un rôle central dans le traitement de la bursite : elle associe techniques antalgiques, travail de mobilité et rééducation progressive afin de corriger les déséquilibres et limiter les contraintes excessives sur l’articulation. La rééducation permet une reprise progressive des appuis et des gestes sportifs, tout en réduisant le risque de récidive. Une prise en charge précoce, personnalisée et suivie par un professionnel de santé reste la meilleure stratégie pour soigner efficacement une bursite et reprendre le sport dans de bonnes conditions.
Que faire en 5 étapes ?
- Identifier : douleur locale, geste déclencheur, signes d’alarme (fièvre, rougeur).
- Décharger : réduire volume/intensité de 20 à 40 % pendant 1–2 semaines; éviter l’appui direct sur les bourses superficielles.
- Protéger : genouillères/coudières avec mousse, surfaces plus souples, éducatifs techniques.
- Rééduquer : mobilité indolore → renforcement ciblé → réentraînement du geste.
- Reprendre : progressions hebdomadaires (volume, intensité, complexité) avec critères fonctionnels validés.
Traitements : de la douleur au retour au jeu
Les 4 piliers qui marchent
Calmer l’inflammation sans déconditionner
Repos relatif (baisser la charge, pas d’arrêt total prolongé), glaçage court, antalgiques/AINS si indiqués, protection mécanique des zones d’appui (genouillères, coudières). La bursite chez les sportifs aseptique résout habituellement avec ces mesures.
Restaurer la mobilité sans conflit
Amplitude indolore, étirements doux non compressifs, auto-mobilisations.
Renforcer et reprogrammer le geste
Priorité aux abducteurs de hanche et aux rotateurs/scapulaires; travail du tronc et contrôle lombo-pelvien; réentraînement technique.
Reprendre en progressif
Critères objectifs, tests fonctionnels et progressions de charge planifiées (volume, intensité, complexité).
Place des infiltrations
- Corticoïdes (guidés de préférence) : utiles pour lever un verrou douloureux. À moyen terme pour la hanche, inférieurs à éducation + exercice sur l’amélioration globale. Éviter les répétitions, surtout près des tendons.
- Autres (acide hyaluronique, PRP) : données hétérogènes; à réserver à des cas sélectionnés après échec d’une stratégie active.
- Antibiotiques : uniquement si bursite septique, selon les recommandations (choix probabiliste initial puis adapté, durée), avec surveillance clinique rapprochée.
Et la chirurgie ?
Rare en première intention. Discussion après échec répété d’un traitement conservateur bien conduit ou en cas de complications septiques (collections, récidives).
Protocoles d’exercices par zone (3 à 5 séances/sem.)
Règle commune : douleur ≤ 3/10 pendant et après, pas d’exacerbation le lendemain; progression 10–20 %/semaine.
Épaule – bourse subacromiale
- Phase 1 : isométriques indolores des rotateurs externes, abaisseurs de la tête humérale, mobilité scapulaire, auto-étirements pectoraux.
- Phase 2 : renforcement dynamique des rotateurs, élévations en plan scapulaire, tirages horizontaux, travail du rythme scapulo-huméral.
- Phase 3 : gestes overhead spécifiques avec progressions sur volume, vitesse et pliométrie si critères OK. L’exercice reste la base.
Hanche – GTPS / douleur trochantérienne
- Semaines 1–2 : ponts fessiers, abductions en décubitus, pas latéraux avec élastique, contrôle de bassin (3×12).
- Semaines 3–4 : squat partiel, step-down, planche latérale, hip-hitch sur marche (3×10).
- Semaines 5–6 : fractionné facile, fentes marchées, sauts discrets si tolérés.
Genou – bourse prépatellaire (formes aseptiques)
- Étirements ischio-jambiers/adducteurs, excentrique quadriceps, montées de marches, gainage.
- Gestion des appuis : genouillères avec mousse, tapis plus souples, éviter l’agenouillement prolongé.
- Tuméfaction rouge et chaude ± fièvre : suspicion de forme septique → consultation/ponction.
Coude – bourse olécrânienne (formes aseptiques)
- Protection mécanique (manchon/coudière), mobilité indolore, renforcement progressif poignet/avant-bras/épaule.
- Éviter l’appui direct prolongé. Suspicion septique → avis médical et ponction.
Tableau comparatif : bursites sportives fréquentes
| Localisation | Sports typiques | Déclencheurs | Symptômes clés | Indicateurs de reprise |
|---|---|---|---|---|
| Prépatellaire (genou) | Lutte, volley, exercices au sol | Appuis répétés, chocs, surface dure | « Œuf » antérieur, douleur à l’agenouillement | Appui indolore, squat partiel OK |
| Olécrâne (coude) | Sports de contact | Appuis prolongés | Tuméfaction postérieure, chaleur | Mobilité/force indolores |
| Subacromiale (épaule) | Natation, volley, tennis | Geste overhead répété | Douleur en élévation | Séries overhead indolores |
| Trochantérienne (hanche) | Course, trail | Faiblesse abducteurs | Douleur latérale | Fractionné indolore |
Quelle est la durée de guérison d’une bursite ?
La durée de guérison d’une bursite dépend de l’intensité de l’inflammation, de la localisation atteinte et de la rapidité de la prise en charge. Dans les formes simples, la guérison peut être obtenue en quelques semaines, généralement entre deux et six semaines. Les formes plus anciennes ou récidivantes peuvent nécessiter jusqu’à deux à trois mois avec un suivi adapté.
Erreurs fréquentes à éviter
- Multiplier les injections sans corriger la mécanique et la charge.
- Imposer un repos total prolongé.
- Reprendre trop vite sans critères fonctionnels.
- Négliger la protection des zones d’appui.
- Ignorer rougeur ou fièvre : risque de bursite septique.
À retenir
- La bursite chez les sportifs se traite le plus souvent sans chirurgie.
- Éducation + exercice sont supérieurs à l’injection à moyen terme pour la hanche.
- Suspicion d’infection = ponction et antibiothérapie selon recommandations 2024.
Prévention : check-list express pour athlètes et entraîneurs
- Périodisez les charges; évitez les hausses brutales de volume ou d’intensité.
- Renforcez abducteurs de hanche, rotateurs externes d’épaule et tronc.
- Soignez la technique : alignement genou-pied, cadence de course, gestes overhead.
- Protégez les zones d’appui (tapis, genouillères/coudières).
- Variez les surfaces et alternez les ateliers sollicitants.
- Récupérez activement : sommeil, alimentation, jours « faciles ».
- Surveillez les signaux précoces : douleur locale, raideur matinale, sensibilité au toucher.
Modèle simple de retour au sport
Phase 1 : calmer et restaurer (1–2 semaines)
Objectifs : douleur ≤ 3/10, mobilité indolore, suppression des compressions.
Indicateurs : marche/course lente indolore, gestes techniques à faible amplitude.
Phase 2 : reconstruire (2–6 semaines)
Objectifs : force 80–90 % du côté sain, contrôle du mouvement.
Indicateurs : tests excentriques indolores, sauts sur place tolérés, volume 60–70 % de la cible.
Phase 3 : performance contrôlée (6–12 semaines)
Objectifs : vitesse/overhead, pliométrie spécifique, endurance locale.
Indicateurs : séances spécifiques complètes, RPE maîtrisé, absence de rebond douloureux le lendemain.
Phase 4 : retour au jeu (12–16 semaines selon sport)
Objectifs : tests fonctionnels validés, performance sans compensation.
Indicateurs : séance-test complète indolore > 3/10, validation par le staff.
Zoom par localisation : repères cliniques et astuces
Genou (bourse prépatellaire)
- Évitez l’agenouillement prolongé; utilisez des appuis souples.
- Travail excentrique quadriceps, renforcement hanche, mini-squats contrôlés.
- Suspicion septique : tuméfaction rouge/chaude ± fièvre → consultation et ponction.
Coude (bourse olécrânienne)
- Protégez la pointe du coude lors des ateliers au sol; stop appuis prolongés.
- Ne percez pas une tuméfaction : risque d’infection.
- Formes septiques : prise en charge médicale guidée par les recommandations 2024.
Épaule (subacromiale)
- Début : isométriques indolores, travail scapulaire, correction du rythme scapulo-huméral.
- Progression : charges au-dessus de la tête seulement quand la cinématique est propre.
- L’exercice est la thérapie la plus soutenue par les preuves.
Hanche (trochanter)
- Évitez la compression latérale prolongée en décubitus; utilisez un coussin.
- Chargez les abducteurs en chaîne fermée et montez en complexité si toléré.
- Éducation + exercice > injection à moyen terme.
Conclusion
Pour résumer, la bursite est une pathologie inflammatoire correspondant à une inflammation de la bourse séreuse, structure remplie de liquide synovial dont le rôle est de faciliter le glissement entre les tissus et de protéger l’articulation touchée. La bursite apparaît lorsqu’une pression exercée excessive, un frottement continu, des mouvements répétitifs ou une sollicitation excessive s’exercent au niveau de la zone concernée, souvent dans le cadre d’une activité sportive comme la course à pied ou plus largement toute activité physique répétée. Une mauvaise posture, un choc direct ou certaines maladies inflammatoires comme la polyarthrite rhumatoïde peuvent également provoquer une bursite, qu’il s’agisse d’une bursite du genou, d’une bursite du pied, d’une bursite rétro-calcanéenne ou d’une bursite trochantérienne.
Les symptômes de la bursite associent une inflammation douloureuse, une douleur parfois confondue avec une douleur tendineuse, une limitation de mouvement et une diminution de l’amplitude de mouvement liée à l’inflammation de la bourse. La prise en charge repose sur un examen clinique rigoureux, parfois complété par une imagerie par résonance magnétique, afin de confirmer le diagnostic et d’écarter une bursite infectieuse nécessitant un traitement médical spécifique.
Soigner une bursite chez le sportif consiste à combiner une période de repos adaptée, un repos relatif plutôt qu’une immobilisation prolongée, une rééducation active visant à restaurer la mobilité articulaire et un renforcement musculaire progressif, notamment autour de la coiffe des rotateurs pour l’épaule. La bursite chez les sportifs se gère efficacement en associant repos relatif, éducation, exercice et progression contrôlée vers le geste sportif, les injections gardant une place ciblée. Pour la hanche et souvent pour l’épaule, l’association éducation et exercice offre des résultats plus robustes et durables que le corticoïde seul. Une prise en charge précoce par un professionnel de santé permet de soulager la douleur, de limiter l’inflammation et de reprendre l’activité sportive dans de bonnes conditions, tout en réduisant le risque de récidive.
Questions fréquentes (FAQ)
La bursite chez les sportifs guérit-elle sans arrêt total ?
Oui. Un repos relatif avec maintien d’un entraînement modulé favorise la guérison sans déconditionner. On ajuste la charge, on protège la zone et on renforce ciblé.
Faut-il systématiquement une injection ?
Non. Pour la hanche, éducation + exercice montre un avantage durable sur l’amélioration globale par rapport à l’injection; à l’épaule, l’exercice est le traitement principal. L’injection se réserve aux douleurs rebelles.
Quand reprendre l’entraînement ?
Quand la douleur reste ≤ 3/10 pendant et après, que la force et le contrôle se rapprochent de la symétrie, et que les tests spécifiques (sauts, gestes overhead, fractionné) sont tolérés sans rebond douloureux le lendemain.
La bursite chez les sportifs peut-elle s’infecter ?
Oui, surtout au genou et au coude. Devant un érythème marqué, une chaleur intense ou de la fièvre, consultez sans tarder : ponction et antibiothérapie guidées par les recommandations françaises 2024.
Sources et références
Darrieutort-Laffite C, et al. (2024)
2023 French recommendations for diagnosing and managing prepatellar and olecranon septic bursitis. Revue du Rhumatisme. DOI: 10.1016/j.rhum.2024.04.006. PubMed: 37995861; ScienceDirect (résumé). PubMed+1
Mellor R, et al. (2018)
Education plus exercise vs corticosteroid injection vs wait-and-see for gluteal tendinopathy (RCT). BMJ 361:k1662. DOI: 10.1136/bmj.k1662. Texte intégral/PDF. BMJ+1
Pieters L, et al. (2020)
An Update of Systematic Reviews Examining the Effectiveness of Physical Therapy Interventions for Subacromial Shoulder Pain. JOSPT 50(3):131-141. DOI: 10.2519/jospt.2020.8498. JOSPT+1
StatPearls (NCBI Bookshelf)
Bursitis; Olecranon Bursitis; Prepatellar Bursitis (dernière mise à jour 2023–2024). URL NCBI. CNIB+2CNIB+2
Truong J, Kralovic S. (2024)
Septic Bursitis. StatPearls/NCBI Bookshelf (mise à jour 2024).
