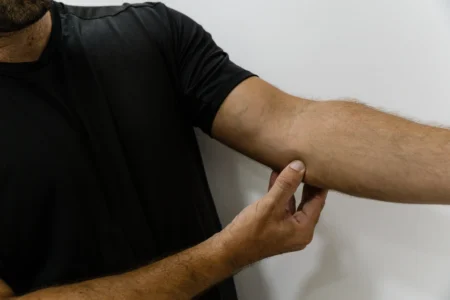
Les douleurs du coude interne, aussi appelées épitrochléite ou golf elbow, sont une cause fréquente de douleur au coude chez les sportifs et les travailleurs manuels. Découvrez comment reconnaître cette douleur du coude, ses causes, et les traitements efficaces pour la soulager.
Douleurs du coude : les différents types
Les douleurs du coude peuvent avoir plusieurs origines. L’épitrochléite (douleur coude interne) est l’une des plus fréquentes, mais vous pouvez aussi souffrir de douleur coude externe (tennis elbow), douleur pointe du coude, ou douleur coude sensible au toucher. Cette page se concentre sur les douleurs du coude interne (épitrochléite).
Qu’est-ce que la tendinite interne du coude (épitrochléite) ?
-
Définition de l’épitrochléite
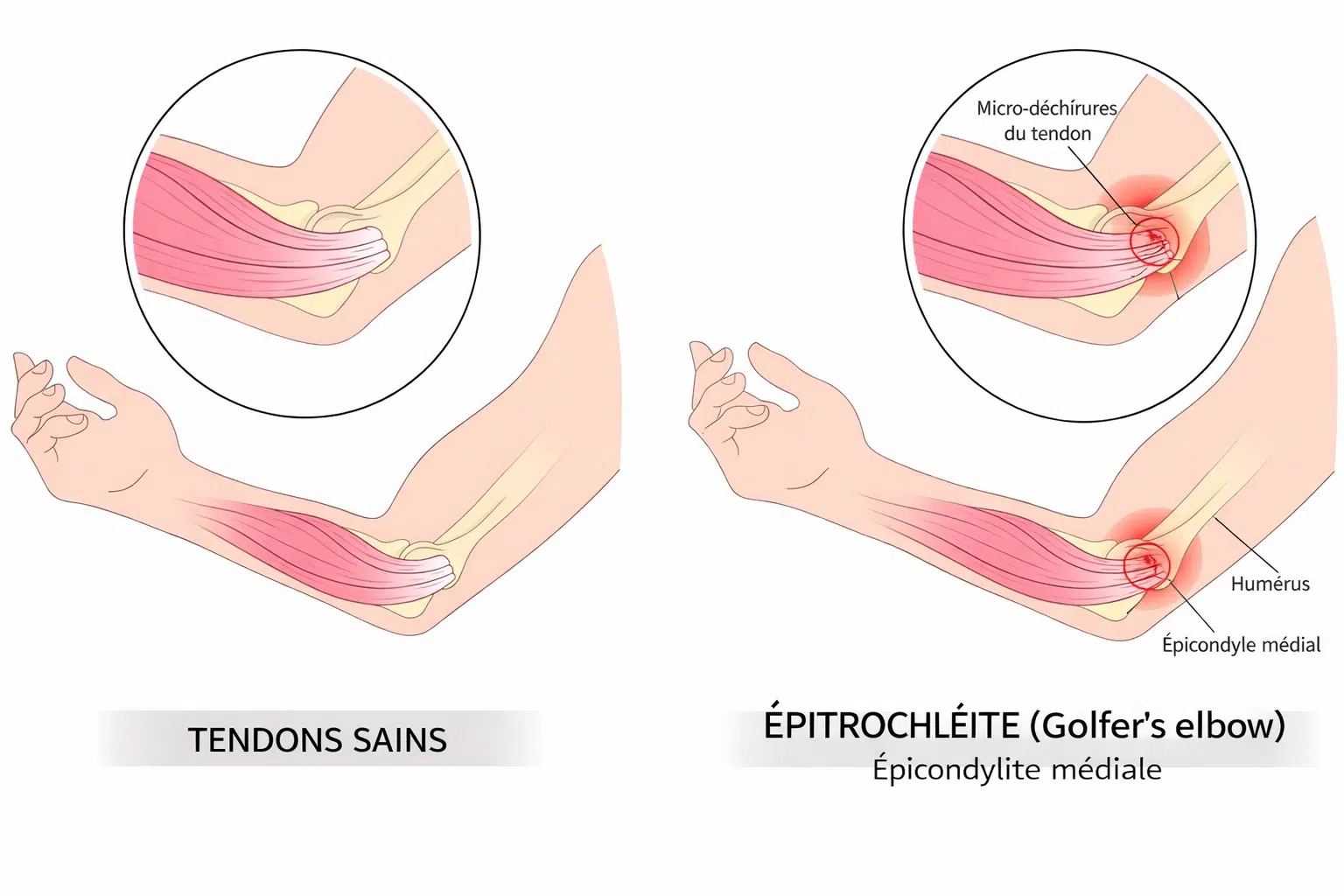
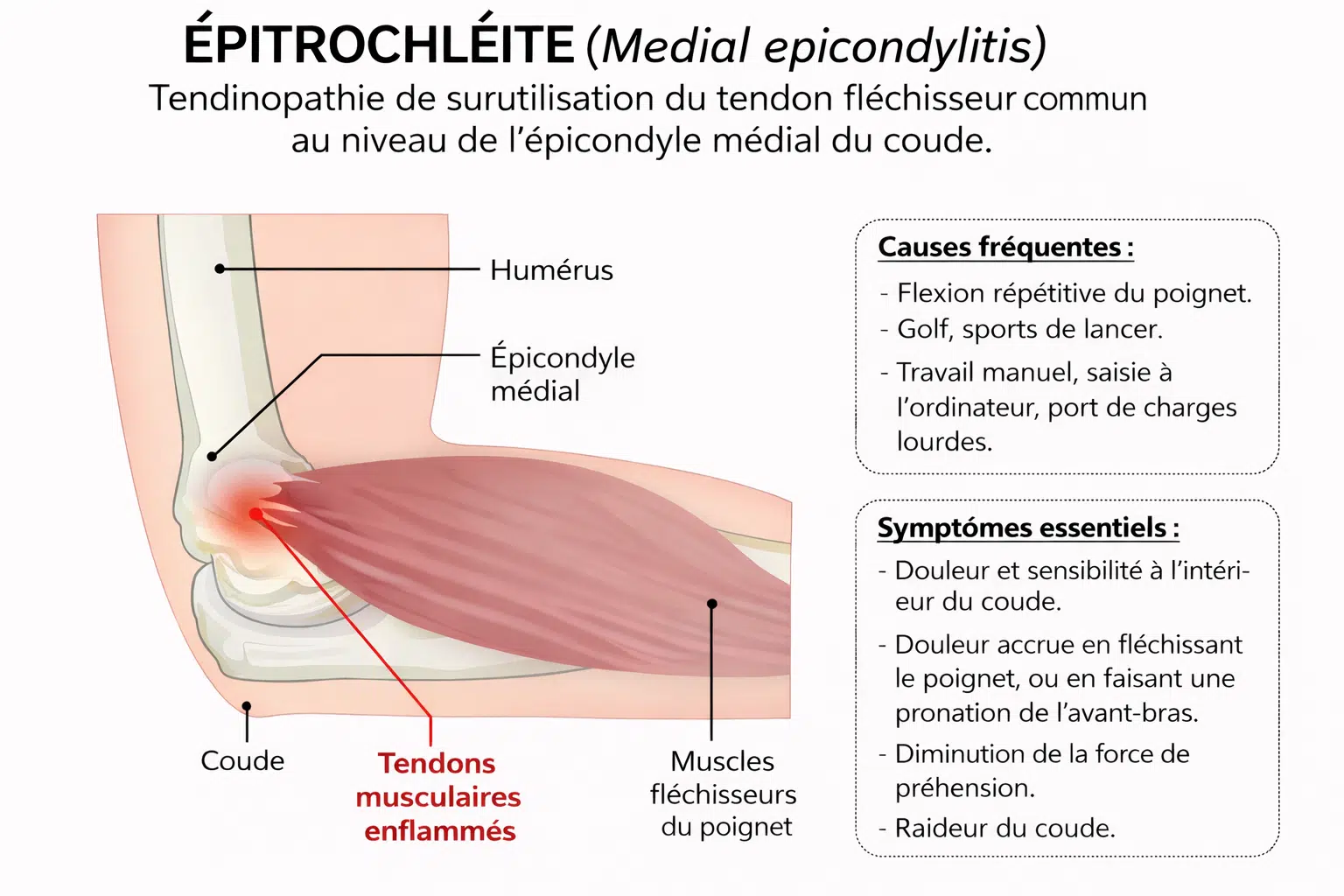
L’épitrochléite, ou médial epicondylitis en anglais, correspond à une inflammation du tendon commun des muscles fléchisseurs et pronateurs de l’avant-bras, à leur insertion sur l’épitrochlée (épicondyle médial). Le mécanisme implique des micro-lésions, une désorganisation des fibres de collagène et parfois des zones de fibrose ou calcification.
L’épitrochléite est une tendinite de la face interne du coude : les tendons des muscles fléchisseurs (et pronateurs) s’irritent à leur insertion sur l’épitrochlée. Elle provoque une inflammation locale avec douleur précise à la palpation, majorée par la flexion du poignet, la pronation et les prises en force. La gêne apparaît au serrage de main, au vissage et lors des gestes répétitifs. L’étirement des fléchisseurs réveille la douleur, et une faiblesse de préhension peut s’install
Le terme « tendinite » demeure courant, mais le processus relève surtout d’une tendinose (dégénératif) plus que d’une simple inflammation aiguë.
Quelles sont les structures concernées ?
Origine tendineuse commune sur l’épitrochlée, impliquant surtout : rond pronateur, fléchisseur radial du carpe, fléchisseur superficiel des doigts, long palmaire, parfois fléchisseur ulnaire du carpe.
Nerf ulnaire (couloir cubital) : irritation associée fréquente. Des séries cliniques rapportent des signes neurologiques dans jusqu’à 60 % des cas d’épitrochléite, avec persistance des symptômes neurologiques chez une part notable de ces patients si non prise en charge.
Quelle est la différence avec le “tennis elbow” ?
Épitrochléite : douleur médiale (interne), geste déclenchant = flexion du poignet et pronation contre résistance, prise d’objets lourds, lancer.
Épicondylite latérale (tennis elbow) : douleur latérale externe, geste déclenchant = extension du poignet et supination contre résistance. Les deux sont des tendinopathies d’overuse, mais leur localisation et les groupes musculaires diffèrent.
Schéma anatomique simplifié
Tableau : Différences entre épitrochléite et Épicondylite latérale (tennis elbow)
| Aspect | Épitrochléite (tendinite interne) | Tennis elbow (tendinite externe) |
|---|---|---|
| Localisation de la douleur | Côté médial du coude (interne), épitrochlée | Côté latéral du coude (externe), épicondyle |
| Geste déclencheur | Flexion du poignet et pronation contre résistance, prise serrée | Extension du poignet et supination contre résistance, soulèvement paume vers le bas |
| Tests cliniques clés | Douleur à la flexion résistée, douleur à l’étirement des fléchisseurs | Douleur à l’extension résistée, douleur à l’étirement des extenseurs |
| Muscles/tendon concernés | Tendon commun des fléchisseurs/pronateurs (rond pronateur, FCR, FSD, long palmaire, parfois FCU) | Tendon commun des extenseurs (surtout ECRB) |
| Nerf associé (fréquent) | Nerf ulnaire (fourmillements 4e–5e doigts possibles) | Nerf radial postérieur (douleurs latérales irradiées) |
| Activités à risque | Travail manuel avec grip fort, torsion d’outils, charge bras tendu | Utilisation répétée d’outils en extension, souris prolongée, martelet |
| Sports typiques | Golf, lancers, musculation poignets fléchis, escalade | Tennis, paddles/raquettes, crossfit en extension |
| Palpation | Douleur précise sur l’épitrochlée | Douleur précise sur l’épicondyle |
| Imagerie utile | Échographie si doute, IRM si atypies ou échec | Idem |
| Traitement de base | Réduction de charge, rééducation excentrique/concentrique, brace médial, antalgiques | Même stratégie côté extenseurs |
| Injections (rôle) | Corticoïde: soulagement court terme; PRP: bénéfice variable | Tendance similaire |
| Reprise | Progressive dès douleur ≤ 3/10, renforcement puis gestes spécifiques | Même principe |
Symptômes : comment reconnaître une douleur du coude interne
- Douleur : point précis et sensible à l’intérieur du coude (épitrochlée), pouvant irradier vers l’avant-bras. Plus vive lors d’un grip fort, du lancer, du golf ou du port de charges.
- Pression : douleur nette à la pression (palpation) de l’épitrochlée et à la prise serrée d’objets.
- Mouvements : douleur déclenchée par la flexion du poignet et la pronation contre résistance ; gêne au serrage de main, au vissage, aux gestes répétitifs.
- Allongement (étirement) : douleur lors de l’étirement des fléchisseurs/pronateurs (poignet en extension, doigts tendus).
- Inflammation : raideur matinale et sensibilité locale ; vrai processus surtout tendineux (tendinopathie) avec possible surcharge, parfois léger gonflement.
- Tendons : faiblesse de préhension, fatigabilité de l’avant-bras, douleur à la reprise après repos.
- Signes associés : fourmillements de l’annulaire et de l’auriculaire si irritation du nerf ulnaire ; à surveiller si la douleur réveille la nuit ou progresse malgré repos.
Situations spécifiques où vous avez mal au coude
-
Mal au coude quand je tends le bras (surtout en flexion)
-
Douleur au coude pendant la nuit (si inflammation active)
-
Douleur coude pose sur table (pression directe sur l’épitrochlée)
-
Douleur coude sensible au toucher (palpation de l’épitrochlée)
Comment diagnostiquer une épitrochléite (golf elbow)?
Le diagnostic d’épitrochléite est d’abord clinique quand les tests de flexion/pronation résistées et la palpation de l’épitrochlée reproduisent la douleur, sans instabilité ni signes neurologiques alarmants.
Examen clinique : tests et signes caractéristiques
- Douleur localisée sur l’épitrochlée (interne du coude) à la palpation. La douleur irradie parfois vers l’avant-bras fléchisseur.
- Flexion de poignet résistée (coude en extension, avant-bras en supination) : douleur médiale reproduite = test positif.
- Pronation résistée de l’avant-bras : douleur médiale reproduite.
- Golfer’s Elbow Test
- Version passive : supination + extension complète du coude, du poignet et des doigts → douleur médiale.
- Version active : flexion/pronation contre résistance → douleur médiale.
- Force de préhension diminuée du côté atteint (comparaison côté sain)
- Recherche systématique de signes neurologiques ulnaire (annulaire/auriculaire) : paresthésies, faiblesse intrinsèque. Percussion signe de Tinel au tunnel cubital, elbow flexion test 60–120 s.
- Stabilité médiale du coude chez les lanceurs/raquettes : évaluer le ligament collatéral ulnaire (UCL)
- Moving valgus stress test (référence biomécanique).
- Valgus stress et Milking maneuver en complément.
Quand faut-il faire une échographie ou une IRM ?
Échographie (en première intention si doute ou suivi)
- Utile pour confirmer la tendinopathie (épaississement, zones hypoéchogènes), repérer calcifications, déchirures partielles, hypervascularisation (Doppler), et évaluer nerf ulnaire en dynamique (subluxation).
- Indiquer une échographie si :
- tableau atypique ou évolution peu claire ;
- persistance des symptômes après 6–8 semaines de prise en charge bien conduite ;
- suspicion d’atteinte associée (nerf ulnaire, snapping triceps, lésion UCL).
IRM (ou IRM arthrographique selon contexte)
- À réserver quand il faut écarter d’autres causes de douleur médiale (notamment lésion du ligament collatéral ulnaire chez les lanceurs), ou en cas d’échec thérapeutique, ou signes d’alarme.
- L’IRM confirme la tendinopathie et précise l’extension lésionnelle ; l’IRM-arthro s’indique surtout chez le lanceur pour l’UCL.
Électromyogramme (EMG) / études de conduction
- À demander si symptômes ulnaire persistants (fourmillements 4e–5e doigts, faiblesse), ou doute sur une compression du nerf ulnaire.
Diagnostic différentiel : autres causes de douleur interne du coude
Vérifier ces diagnostics quand la clinique ne colle pas, qu’il existe une instabilité, des signes neurologiques marqués ou une trajectoire défavorable.
- Lésion du ligament collatéral ulnaire (UCL) : douleur médiale avec tests en valgus positifs, contexte de lancers. L’imagerie (écho/IRM, parfois IRM-arthro) aide à trancher.
- Syndrome du tunnel cubital (compression du nerf ulnaire) : paresthésies 4e–5e doigts, Tinel + elbow flexion testpositifs, déficit moteur intrinsèque possible.
- Valgus extension overload / conflit postéro-médial, plica synoviale, synovite, bursite, arthrose, rhumatismes, osteochondrite, fracture occulte.
- Pathologies chez l’adolescent (sport lanceur) : apophysite de l’épicondyle médial (“Little League elbow”).
- Cervicalgies/radiculopathies C8–T1 mimant une douleur de coude.
- Snapping triceps / subluxation ulnaire (dynamique, cliquetis). L’échographie dynamique oriente.
Épitrochléite: Causes et facteurs de risque
Causes principales des douleurs du coude interne
Activités professionnelles à risque
- Métiers avec gestes répétés de poignet et avant-bras : manutention, bricolage professionnel, plomberie, menuiserie, maçonnerie, peinture, coiffure, boucherie, travail sur chaîne ou outillage vibrant.
- Contraintes clés : grip serré, torsion d’outils, mouvements rapides sans récupération, postures en valgus du coude. Ces expositions augmentent le risque de surcharge du tendon commun des fléchisseurs.
Sports impliqués
- Golf, baseball/softball (lancers), sports de raquette, escalade, haltérophilie/musculation avec poignets fléchissous charge, crossfit mal dosé.
- Le grip puissant répété et la pronation forcée favorisent la tendinopathie.
Autres causes fréquentes
- Surcharge d’entraînement, progression trop rapide des charges, technique imparfaite, matériel inadapté (grip trop fin/épais).
- Antécédents musculo-tendineux du membre supérieur, dominance du bras droit souvent plus exposée.
- Ces facteurs peuvent aussi déclencher d’autres problèmes comme les tendinites du coude.
Douleur coude après choc ou traumatisme
Un choc direct au coude ou une chute peut déclencher une douleur coude après choc immédiate ou progressive. Si vous avez eu une douleur coude après choc, consultez pour écarter une fracture ou une lésion ligamentaire. L’épitrochléite peut aussi être déclenchée par un traumatisme suivi d’une surcharge.
Pourquoi le tendon s’abîme-t-il ?
Le tendon subit des cycles de charge sans assez de repos, la réparation échoue, on observe une dégénérescence des fibres et des néo-vaisseaux fragiles : c’est la tendinopathie d’overuse.
Évolution : Combien de temps dure une épitrochléite ?
Durée moyenne (sans chirurgie)
- Amélioration notable en 6–12 semaines avec adaptation des charges + rééducation structurée. Un point d’étape à 6 semaines s’impose si l’évolution stagne.
- Rétablissement fonctionnel pour les activités courantes entre 6 et 12 semaines, selon la charge initiale et l’adhérence au programme.
- Retour au sport à plein régime plus lent : viser 3–4 mois pour les sports sollicitant fortement la flexion/pronation du poignet (raquettes, golf, lancers), avec reprise graduelle.
Selon la gravité clinique
- Forme légère (douleur <3/10, gêne ponctuelle) : 3–6 semaines avec “deload” + exercices simples.
- Forme modérée (douleur 3–6/10, gêne au travail/sport) : 6–12 semaines de rééducation progressive (excentrique/concentrique, travail de prise).
- Forme sévère/récalcitrante (douleur >6/10, signes associés, échec >3 mois) : évolution plusieurs mois malgré prise en charge, discussion d’options adjuvantes.
Avec chirurgie (situtation rarissime dans la vie courante-après échec du traitement conservateur ≥6 mois)
- Indication : douleurs persistantes et handicap après ≥6 mois de prise en charge bien conduite.
- Après opération :
- Retour au travail (emploi non physique) souvent autour de 6–8 semaines ; plus tard si travail manuel lourd.
- Retour à l’exercice/sport complet entre 3 et 6 mois selon les gestes et la récupération. Une série clinique rapporte 2,8 mois pour le travail et 4,8 mois pour l’exercice.
- Rééducation post-op immédiate en mobilité protégée, attelles nocturnes 3–4 semaines, progression de la force sur 3 mois.
Suivi de la récupération
- Semaine 0–2 : réduire 30–50 % les gestes déclencheurs ; douleur <4/10 pendant l’effort ; pas d’augmentation de la douleur à J+1.
- Semaine 3–6 : force de flexion/pronation en hausse, tests fonctionnels du quotidien tolérés ; ajuster charge si douleur >3/10.
- Semaine 6 : réévaluation. Si aucun progrès, affiner le diagnostic (imagerie si besoin) et intensifier la rééducation.
- Semaine 8–12 : reprise graduelle des gestes spécifiques (golf, raquettes, lancers) ; objectif : douleur ≤2/10 au repos et à 48 h. Retour au sport complet visé entre 3 et 4 mois.
- Après chirurgie : mobilité active assistée dès les premiers jours, renforcement progressif après cicatrisation, critères de reprise identiques (douleur basse, force symétrique, pas de rebond douloureux à 48 h).
À retenir
- La majorité des patients récupèrent sans chirurgie en 6–12 semaines avec un programme bien mené.
- La chirurgie reste exceptionnelle et nécessite ensuite plusieurs mois pour un retour sportif complet.
Traitement de l’épitrochléite : que faire et dans quel ordre ?
1) Mesures immédiates (semaines 1–3)
-Adapter l’activité : conserver les gestes indolores, réduire de 30–50 % ceux qui déclenchent la douleur.
-Arrêter les prises en force (poignets fléchis), éviter le lancer, le burpee ou les tractions si douloureux.
-Antalgiques : paracétamol si besoin. AINS par voie orale ou topique pour les douleurs aiguës, sur courte période et selon avis médical.
–Cryothérapie ciblée(application du froid:glaçage) après les efforts douloureux (10–15 min).
-Brace/strapping : bracelet contre-force ou sangle épitrochléenne pendant les tâches à risque.
–Question fréquente : faut-il immobiliser ? Non. On encourage une mobilisation indolore précoce pour éviter la raideur et maintenir la fonction.
2) Kinésithérapie : Rééducation structurée (semaines 2–12)
Objectif : restaurer la tolérance à la charge du tendon et corriger les défauts techniques.
- Étirements légers des fléchisseurs/pronateurs : 2–3 fois/jour, 20–30 s, sans douleur vive.
- Renforcement progressif (3–4 séances/semaine) :
- Excentrique puis concentrique des fléchisseurs du poignet avec haltère.
- Pronation/supination à l’élastique.
- Endurance de préhension (pinces, pâte à malaxer) sans déclencher la douleur.
- Chaîne proximale : épaule (coiffe), scapula, gainage, pour décharger le coude.
- Progression guidée par la douleur : visée ≤ 3/10 pendant l’effort et retour à l’état de base dans les 24 h.
- Éducation : hygiène d’entraînement, récupération, sommeil.
- Des programmes officiels d’exercices recommandent 6–12 semaines de rééducation suivie d’un programme d’entretien.
Quels résultats attendre ? - Amélioration notable en 6–12 semaines dans de nombreux cas. Pour les professions et sports exposés, la reprise se fait progressivement, d’abord en technique et volume, ensuite en intensité.
3) Thérapies adjuvantes
- Ondes de choc : option dans les formes persistantes, résultats variables selon protocoles.
- Iontophorèse/électrothérapie : adjuvants possibles dans des stratégies multimodales.
4) Infiltrations : que dit la science ?
Corticostéroïdes : soulagement rapide à court terme attesté dans les tendinopathies, mais efficacité non durableet risque de récidive élevé selon les données de l’épicondylalgie latérale, souvent extrapolées au coude médial. On réserve aujourd’hui cette option à des situations ciblées, avec information sur la balance bénéfice/risque.
PRP (plasma riche en plaquettes) pour l’épitrochléite : essais récents suggèrent une supériorité modeste à 1 mois vs corticoïdes sur la douleur (VAS) et le score DASH, mais les différences s’atténuent ensuite et l’avantage long terme reste discuté. Méta-analyses récentes sur les épicondylites montrent des résultats similaires à d’autres injections et pas systématiquement supérieurs au placebo.
Faut-il piquer vite si la douleur gêne ? Non en première intention. On optimise d’abord l’éducation, la réduction de charge et la rééducation progressive sur 6–12 semaines. Une injection s’envisage si la douleur bloque le progrès malgré une rééducation bien menée.
5) Chirurgie (retenue, après échec au long cours)
- Indiquée après 6–12 mois d’échec conservateur, ou en cas de lésions associées (p. ex. ulnaropathie résistante). Les techniques visent à débrider le tendon malade et stimuler la guérison. Les séries récentes rapportent des résultats fonctionnels favorables avec faible taux de complications, mais les comparaisons de techniques restent hétérogènes.
Durée de guérison et reprise des activités
- Retour aux gestes du quotidien : souvent en quelques semaines avec protocole bien conduit. Amplitude indolore : moyenne rapportée ~3 mois.
- Sport/gestes à risque : reprise graduelle quand : douleur ≤ 2/10 au repos, tests de force symétriques (poignet fléchisseur/pronateur), gestes spécifiques tolérés 48 h après séance.
- Travail manuel : reprise par modulation de poste (alternance des tâches, outils adaptés, pauses actives).
- Si l’amélioration est insuffisante à 6 semaines, consulter un professionnel pour affiner le plan de soins.
Prévention :
Prévention dans le sport
- Progression graduelle. Augmentez volume ou intensité ≤10 %/semaine.
- Technique. Évitez les poignets fléchis sous charge. Travaillez la prise neutre sur tirages, pompes, dips, soulevés.
- Grip adapté. En raquettes/golf, ajustez le diamètre du manche pour une prise ferme sans serrage excessif. D’autres blessures du coude comme la tendinite du triceps peuvent aussi survenir chez les sportifs.
- Programmer la récupération. 1 jour “léger” après une séance sollicitant flexion/pronation.
- Pré-fatigue intelligente. Renforcez l’épaule et la scapula pour décharger le coude lors des lancers/raquettes.
- Limiter les pics. Pas de séance technique intense après une journée de bricolage/ordinateur exigeante.
- Prévenir la récidive. Conservez 2 séances d’entretien/semaine (voir ci-dessous) même après disparition des symptômes.
Exercices d’entretien et échauffement
Objectif : augmenter la tolérance du tendon des fléchisseurs et de l’avant-bras pronateur. Travaillez sans douleur vive (≤3/10), respiration fluide, mouvements lents et contrôlés.
Échauffement (5–7 min avant travail/sport)
- Auto-massage avant-bras (30–60 s) + mobilité poignet (cercles lents, 10–15 répétitions).
- Isométrie douce fléchisseurs : pressez une balle souple 5 × 10 s.
- Pronation/supination à vide : 2 × 12 mouvements lents, coude au corps à 90°.
Renforcement (2–3 fois/semaine, 12–15 min)
- Flexion de poignet excentrique (haltère léger, 1–2 kg)
- Monter à deux mains, descendre en 4 s avec la main travaillée.
- 3 séries × 12–15 par côté. Repos 60 s.
- Pronation à l’élastique
- Coude au corps, poignet neutre. Amenez la paume vers le bas en 2–3 s, retour contrôlé.
- 3 × 12–15.
- Isométrie de préhension (poignée/handgrip ou balle ferme)
- 6 × 20 s à 40–60 % de l’effort maximal. Repos 30–40 s.
- Chaîne proximale (entretien)
- Row élastique ou poulie, 2 × 15.
- Abaisseurs scapulaires (dépressions d’épaules), 2 × 12.
Mobilité/étirements (quotidien, 3–5 min)
- Étirement fléchisseurs : bras tendu, paume vers le haut, tirez doucement les doigts vers l’arrière 3 × 20–30 s.
- Étirement pronateur : coude au corps, amenez la paume vers le haut et maintenez 3 × 20–30 s.
- Pause active après 20–30 min d’activité manuelle : 10–15 répétitions de mobilité de poignet + secoués de mains.
Règles de progression
- Si douleur ≤3/10 et pas de rebond douloureux à 24 h : augmentez la résistance de 5–10 % ou +2 répétitions la semaine suivante.
- Si douleur >3/10 ou raideur >24 h : réduisez la charge de 20–30 % et conservez le volume.
Signaux d’alerte (consultez)
- Fourmillements persistants dans l’annulaire/auriculaire.
- Faiblesse de préhension qui s’aggrave.
- Douleur nocturne empêchant le sommeil ou douleur au repos qui augmente.
- Absence d’amélioration après 6 semaines d’entretien bien mené.
Exemple (semaine type)
- Lundi : échauffement 5 min + renforcement (excentrique poignet, pronation élastique, handgrip).
- Mercredi : échauffement 5 min + renforcement + mobilité.
- Vendredi : échauffement 5 min + renforcement + mobilité.
- Tous les jours de travail : micro-pauses 2–3 min toutes les 20–30 min.
Astuces matériel
- Élastiques de résistance moyenne, haltère 1–3 kg, balle souple.
- Brace épitrochléen possible lors des tâches lourdes (à utiliser pendant l’effort, pas en permanence).
- Poignées/manches surdimensionnées pour réduire l’effort de serrage.
Prévetion des causes professionnelles : Bonnes pratiques au travail
- Poignets neutres. Évitez de travailler poignets cassés en flexion prolongée.
- Poignée “puissance” plutôt que pince. Utilisez toute la main, pas seulement le pouce et l’index.
- Poignées ergonomiques. Outils avec diamètre adapté (≈ 3,5–4,5 cm) et revêtement antidérapant.
- Limiter la torsion. Préférez les outils à cliquet ou électroportatifs pour réduire la pronation forcée.
- Rotation des tâches. Alternez prise en force, travail fin et tâches sans charge.
- Micro-pauses programmées. 2–3 minutes toutes les 20–30 minutes. Secouez les mains, étirez les avant-bras.
- Plan de charge. Fractionnez les travaux lourds. Évitez les “grosses journées” sans récupération.
- Plan de poste. Ramenez la pièce de travail près du corps. Coude à ~90°, épaule relâchée.
- Gants antiglisse. Réduisent l’effort de préhension et la fatigue des fléchisseurs.
- Consignes claires. “Si la douleur dépasse 3/10 ou persiste 48 h après une tâche, réduisez la charge et ajustez le poste.”
En conclusion, l’épitrochléite ou golf elbow est une tendinite du coude (aussi appelée épicondylite médiale ou tendinite du golfeur) localisée à la face interne du coude, au bord interne du coude au niveau de l’épicondyle médial : l’inflammation des tendons des fléchisseurs: fléchisseur radial du carpe, fléchisseur ulnaire du carpe, fléchisseur commun superficiel, rond pronateur, long palmaire. Ce qui provoque une douleur à la flexion du poignet, à l’étirement du poignet et des doigts, et aux mouvements répétitifs; la douleur est reproduite par la flexion contrariée du poignet lors de l’examen clinique. Elle se distingue du tennis elbow (épicondylite latérale) qui siège à la face externe du coude. La prise en charge repose sur une mise au repos relative, l’application de glace après l’effort et un traitement médical associé à la rééducation, avec adaptation de l’activité sportive pour protéger le tendon sain; les facteurs de risqueprofessionnels peuvent, dans certains cas, relever d’une maladie professionnelle du régime général. On dépiste une atteinte du nerf ulnaire et une éventuelle compression du nerf; on élimine les diagnostics associés comme le syndrome du canal carpien. Un traitement chirurgical (ou geste chirurgical / intervention chirurgicale) ne s’envisage qu’en dernier recours.
Mise en garde : cet article est une ébauche d’information et ne remplace pas une consultation médicale i ; en cas de doute, consultez un professionnel de santé.
-DeLuca MK et al., 2023. Medial epicondylitis: Current diagnosis and treatment options. Elsevier/Prof. PK Surendran Memorial Education Foundation. DOI/URL : ScienceDirect
-Konarski W et al., 2023. Current concepts of natural course and management of medial epicondylitis. Orthopedic Reviews.
-Reece CL & Segal N., 2024. Medial Epicondylitis. StatPearls/NIH Bookshelf.
-NHS Inform, 2025. Golfer’s elbow – advice and recovery. URL : NHS inform
-Mayo Clinic, 2022. Golfer’s elbow – Diagnosis & treatment. URL : Mayo Clinic
-AAOS OrthoInfo, consulté 2025. Therapeutic Exercise Program for Epicondylitis (programme 6–12 semaines).
-Coombes BK et al., 2013. Effect of Corticosteroid Injection, Physiotherapy, or Both on Lateral Epicondylalgia. JAMA. (données sur récidives à long terme, extrapolables avec prudence au médial). URL : JAMA Network
-Sayadi S et al., 2023. PRP versus corticosteroid for medial/lateral epicondylitis: RCT. Cureus (PMC). URL : PMC
1-Pourquoi j’ai mal au coude ?
Les causes principales des douleurs du coude incluent l’épitrochléite, le tennis elbow, les traumatismes, et l’arthrose.
2-Douleur coude : quand consulter ?
Consultez si la douleur persiste plus de 2 semaines, s’aggrave, ou empêche vos activités quotidiennes.
3-Mal au coude quand je tends le bras : que faire ?
Si vous avez mal au coude quand je tends le bras, commencez par le repos et la glace, puis consultez un kinésithérapeute.
4-Douleur au coude pendant la nuit : est-ce grave ?
Une douleur nocturne peut indiquer une inflammation active. Consultez si elle persiste ou s’aggrave.
5-Douleur coude sensible au toucher : comment la soulager ?
Une douleur coude sensible au toucher peut être soulagée par des anti-inflammatoires et la kinésithérapie.
6-Comment savoir si c’est une épitrochléite et non un tennis elbow ?
La douleur interne déclenchée par la flexion du poignet oriente vers l’épitrochléite. La douleur externedéclenchée par l’extension évoque le tennis elbow. Un examen clinique confirme.
7-Dois-je arrêter tout sport ?
Non. Maintenez les activités indolores. Évitez les gestes en cause pendant quelques semaines, puis réintroduisez progressivement.
8-Combien de temps dure une épitrochléite ?
Beaucoup de patients vont mieux en 6–12 semaines avec un programme adapté. Certains cas prennent quelques mois.
9-Les anti-inflammatoires accélèrent-ils la guérison ?
Ils soulagent la douleur à court terme. Ils n’accélèrent pas la réparation du tendon. L’axe principal reste rééducation + adaptation de charge.10-Une injection de corticoïde règle-t-elle le problème ?
Soulagement rapide possible. Mais récidives fréquentes et bénéfice non durable observés dans les essais sur le coude latéral et dans certaines séries ; prudence et indication ciblée.
10-Le PRP est-il “mieux” que le corticoïde ?
À 1 mois, certains essais montrent une douleur moindre avec le PRP. À moyen/long terme, les différences s’amenuisent et les preuves restent hétérogènes.
11-Quand envisager la chirurgie ?
- Après 6–12 mois d’échec bien documenté de la prise en charge conservatrice, ou si lésions associées.